更新日:2026/03/27
選定療養によって薬局で何が変わる?料金や2026年改定の予定などを解説

本記事では、薬局・薬剤師向けに、選定療養についての基礎知識や改定の予定、現場で押さえておくべきポイントなどをわかりやすく解説します。
先発医薬品(長期収載品)の選定療養制度導入により、先発医薬品を希望する場合、一定の自己負担が発生する形となりましたが、現場である薬局で働く方々のなかにはさまざまな悩みや疑問を感じている方も多いでしょう。
✔ 業務量が増えて負担が大きくなっている…。
✔ 患者さんと向き合う時間がもっとほしい…。
✔ 現場の負担を減らす方法はないの?
この記事を読めば、選定療養制度についての疑問が解決に向けて進むだけではなく、現場の不満や負担を解消するヒントを得られるので、参考にしてください。
<目次>
- 後発医薬品がある先発医薬品(長期収載品)の選定療養について
- 医薬品の選定療養における特別の料金とは?計算方法も紹介
- 【2026年2月最新】先発医薬品(長期収載品)の価格差「2分の1以上」に改定?
- 選定療養関連で薬局側が押さえるべきポイント
- 薬局における選定療養の悩み・課題の新たな解決策「corte」
- 先発医薬品(長期収載品)の選定療養関連のQ&A
- まとめ
後発医薬品がある先発医薬品(長期収載品)の選定療養について
後発医薬品がある先発医薬品(長期収載品)の選定療養について、まずは基礎知識をわかりやすくまとめます。
- 選定療養:
患者が追加費用を支払うことにより利用できる特別な医療サービスであり、保険診療との併用が認められている。具体的には、「差額ベッド代」「200床以上の病院での初診料」「歯科治療における特定の金属材料」などが選定療養として扱われる。 - 先発医薬品(長期収載品)の選定療養:
後発医薬品(ジェネリック医薬品)がある場合に先発医薬品(長期収載品)を希望した際、追加費用が発生する仕組み。2024年10月1日より導入された。
つまり、2024年10月以降に患者が後発医薬品のある長期収載品を希望する場合、両者の差額の1/4が自費になるという仕組みを指しています。
※差額の改定については後述
医薬品の選定療養における特別の料金とは?計算方法も紹介
・特別の料金とは
医薬品の選定療養における「特別の料金」とは、先発医薬品ともっとも薬価の高い後発医薬品との価格差の「1/4相当」にあたる料金のことです。
この料金は健康保険適用外であり、通常の医療費とは別に全額自己負担(自費)での支払いが必要です。
・特別の料金の計算方法
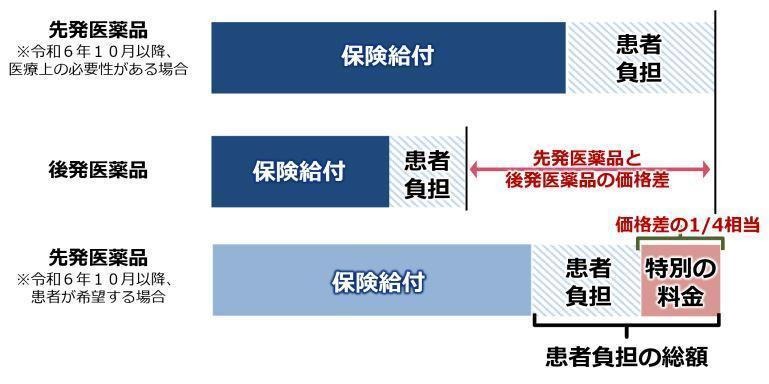
参照:厚生労働省
大まかな仕組みは上記のとおりですが、具体的には以下の流れで特別の料金は計算されます。
- (先発医薬品-後発医薬品)×1/4の薬価を算出
- 単位薬剤料と同様の計算で1日分の選定療養日(点数)を算出
- 1調剤の選定療養費(円)を計算
長期収載品を選定療養の対象とする場合の後発医薬品の価格との比較については、厚生労働省でリストが用意されているので、気になる方はチェックしてみてください。
後発医薬品との価格比較リスト
・特別の料金に関する注意点
医薬品の選定療養において、以下の場合は特別の料金がかかりません。
・医師が医学上の必要性を認めたうえで、先発医薬品を処方した場合
・薬局に該当する後発医薬品の在庫がない場合
・後発医薬品が存在しない医薬品
なお、複数の後発医薬品が存在する場合は、後発医薬品のうち薬価が一番高いものを基準にして特別の料金を計算します。
【2026年2月最新】先発医薬品(長期収載品)の価格差「2分の1以上」に改定?
前述のとおり、2026年2月5日現在、後発医薬品がある先発医薬品(長期収載品)の処方を希望した場合、「先発医薬品と後発医薬品の価格差の1/4相当」が特別の料金となります。
ただし、厚生労働省は患者の負担水準を1/4から1/2以上とする方向で検討することを提案しており、2025年12月17日に開催された中央社会保険医療協議会(中医協)総会では、2026年度診療報酬改定に向けた議論で委員から異論は挙がらなかったと報じられています。
具体的な患者の負担割合は予算編成過程を経たうえで取りまとめられますが、長期収載品の患者負担は倍増する可能性が高まっている状況だといえるでしょう。
選定療養関連で薬局側が押さえるべきポイント
後発医薬品がある先発医薬品(長期収載品)の選定療養の導入により影響を受けるのは患者だけではありません。
医薬品を管理、処方する薬局側でもさまざまな変化が発生しており、薬剤師業務への影響は多岐にわたります。
そこでここからは、選定療養関連における薬局側の注意点や押さえるべきポイントを解説します。
・薬局内での情報/ルールの統制
選定療養日により費用の影響を受ける患者が支払いをおこなうのは主に薬局です。
つまり、患者の疑問、不満、悩みに直接対応するのは薬局が主体であるといえるため、まずは薬局内の職員が選定療養の仕組みを理解しておくことが求められます。
また、薬局側の対応にバラつきが出ないようにするため、事前にルールを統一したうえで周知・共有しておくことも重要でしょう。
・近隣の医療機関や薬局との連携強化
医薬品の選定療養においては、「後発医薬品が存在しない医薬品」「医師が医学上の必要性を認めたうえで、先発医薬品を処方した場合」など、イレギュラーなケースも珍しくありません。
こうしたケースを想定して医療機関と連携しておけば、最初から後発医薬品で処方してもらう、医療機関側で選定療養について先に説明してもらうなど、スムーズな運用を実現しやすくなります。
また、近隣の薬局とも連携して対応の違いになるべく差が出ないよう努めることも効果的です。
・在庫管理の見直し
選定療養の認知が進むことにより、後発医薬品の需要は増えることが予想されますが、在庫管理が不適切になるとやむを得ず先発医薬品を処方するケースが増加します。
この場合、前述の例外により患者側に選定療養費は請求しない形となりますが、対応にバラつきが出ると患者の信頼を損なったり、不安感をあおったりするリスクが高くなります。
さらに、医療上の理由で先発医薬品が必要な患者の在庫を確保しておくことも大切であるため、需要と供給のバランスを加味して在庫管理の見直しをおこなうとよいでしょう。
・DX化やシステム化による業務効率化
医薬品の選定療養制度導入により、薬局では「計算」「説明」「在庫調整」など、対人業務と事務作業が増加しています。
さらに2026年には、患者の負担水準が1/4から1/2以上に増える可能性が十分にあり、そうなれば患者への説明時間がさらに必要となる事態が想定されます。
こうした変化に柔軟かつ適切に対応するためにはDX/デジタル化の導入が効果的ですが、なかでも「薬歴入力」の時間は削減可能な業務の代表格といえるでしょう。
薬歴の作成は薬剤師にとって必須の業務なだけでなく、「忘れてしまう」「記憶違い」などのリスクを避けながら、正確かつスピーディ対応するのはベテランの薬剤師であっても簡単ではありません。
一方、現在ではAIやDXを活用し、薬歴入力の手間や負担を削減できるシステムが登場しているため、うまく活用しながら、選定療養制度導入により重要性が高まった患者対応に多くの時間を割ける環境を整えることが重要です。
薬局における選定療養の悩み・課題の新たな解決策「corte」
・corteとは
医薬品の選定療養制度導入を受けて薬局での対人業務と事務作業が増加するなか、薬歴入力にかかる時間や手間の削減は急務だといえます。
そこで活用したいのが薬歴業務を効率化するための入力支援サービスですが、corteはまさに、AIを活用して声で薬歴を記録できる「薬歴作成補助サービス」です。

【corteの特徴】
・ムダな会話をカットし、要点をSOAP形式で出力
・出力された文字は簡単にコピー&ペースト可能
・どんなメーカーでも使用可能
・使いやすさ&低コストを両立
科学的知見に基づく安心の開発体制がベースであるにも関わらず、高いコストパフォーマンスを実現しており、薬局のDX化へ手軽に乗り出せるのが大きなメリットです。
・選定療養の悩みや課題の解決にcorteをおすすめする理由
医薬品の選定療養制度関連の悩みや課題の解決にcorteはさまざまな形で役立ちます。
・選定療養制度導入に伴い増加した業務量の削減
・記憶だけに頼らない正確な薬歴の記録
・薬剤師の負担軽減
・ヒューマンエラーのリスク低減
・患者さんと向き合う時間の増加
薬剤師の負担軽減はもちろん、正確性が向上し、薬剤師が本来取り組むべき服薬指導をはじめとした専門性の高い対人業務に費やせる時間が増えるため、患者ファーストの医療実現にもつながるでしょう。
先発医薬品(長期収載品)の選定療養関連のQ&A
・先発医薬品(長期収載品)の価格差は今後変わる?
現状(2026年2月時点)では、医療上の必要性なく長期収載医薬品を希望する場合、後発品との差額の1/4を患者に特別負担してもらう仕組みですが、近々「1/2」に倍増する方向で協議が進んでいます。
・選定療養制度の導入で薬局がとくに注意すべきポイントは?
選定療養制度は、一定の条件下において患者の自己負担額が従来より増加する制度です。
したがって、患者の理解を得たり、思わぬトラブルを避けたりするためには、患者への説明にこれまで以上の時間をかけながら丁寧に対応することが求められます。
・選定療養の対象か否かは何で変わる?
以下のケースに該当する場合は、後発医薬品がある先発医薬品(長期収載品)を処方しても特別の料金(追加の自己負担)が発生しません。
・医療上の必要性がある場合
・後発医薬品の在庫がない場合
・「医療上の必要性がある場合」とは?
「医療上の必要性がある場合」については、大きく以下4つのケースを想定しています。
- 先発医薬品と後発医薬品で、薬事上承認された効能・効果に差異があり、疾病の治療のために先発医薬品を処方する必要がある場合
- 患者が後発医薬品を使用された場合に、副作用やほかの薬との飲み合わせによる相互作用が生じたり、先発医薬品との間で治療効果に違いが出るなど、安全性の観点から先発医薬品を処方する必要がある場合
- 各学会などが作成しているガイドラインにおいて、先発医薬品を使用している患者については後発医薬品へ切り替えないことを推奨しているような場合
- 剤形上の違いにより、後発医薬品の調剤が難しく、先発医薬品を処方する必要がある場合
まとめ
後発医薬品がある先発医薬品(長期収載品)の選定療養の導入により、患者側の負担額が変動しただけでなく、今後さらなる負担額増加も検討されている段階にあります。
現場の中心となる薬局では、制度に対する理解を深めるとともにDX化やシステム化により、変化していく医療制度に順応していくことが求められるといえるでしょう。